Lokal Anestezik Sistemik Toksisitesi (LAST)
Acillerin olmazsa olmazı travma yani kesi yani primer sütur… “Hocam bizim yaramıza plastik cerrah dikiş atacakmış o yüzden sevk ettiler” diye başlayan serüven genellikle acil servislerde primer sütur ile sonlanır. Sütur atarken sıkça bol uyguladığımız lokal anestezikler hakkında fikrimiz var mı yoksa intravenöz olmadığı için zararsız olduklarını mı düşünüyoruz?1 Bu yazımda lokal anestezikler ve LAST diye bilinen lokal anestezik sistemik toksisitesi hakkında bilgi vermek istedim. Keyifli günler dilerim.
Lokal Anestezikler
LAST’ı anlatmadan önce başrolümüzü oynayan lokal anestezikleri hızlıca gözden geçirelim. Lokal anestezikler (LA); voltaj kapılı sodyum kanalına bağlanarak sodyumun hücre içine geçişini engeller ve ardından gelen depolarizasyonu ve aksiyon potansiyeli oluşumunu önler.2 Lokal anestezikler uyarıcı kinazların metabolik süreçlerini etkileyerek hücre içi ve transmembran hücre sinyallemesine müdahale eder.3 Bu iletim bloğu, ağrının nöronal hücrelerden serebral kortekse geçişini engeller ve böylece anestezi sağlanır. Lokal anesteziklerin; potasyum ve kalsiyum kanallarının blokajı, kolinerjik veya NMDA reseptörleri ile etkileşim ve hücresel metabolik süreçlere müdahale (oksidatif fosforilasyon, serbest yağ asidi kullanımı, siklik adenozin monofosfat üretimi) olmak üzere geniş kapsamlı başka etkileri vardır.
Lokal anestezikler pratikte biz acilcilerin sıklıkla uyguladığı gibi anestezistler, cerrahlar, diş hekimleri dahil olmak üzere birçok klinisyen tarafından uygulanmaktadır. Topikal anestezi, santral blok (spinal, epidural, kaudal anestezi), intravenöz rejyonal anestezi (İVRA), periferik sinir blokları, sempatik blok ve trakeobronşial sempatoadrenal yanıtın baskılanmasında lokal anestezikler kullanılmaktadır. Lokal anestezikler yapılarına göre amid ve ester olmak üzere iki gruba ve etki sürelerine göre kısa (kokain, prokain ve klorprokain), orta (artikain, lidokain, mepivakain ve prilokain) ve uzun (tetrakain, bupivakain, ropivakain ve levobupivakain) olarak üç gruba ayrılırlar. Lokal anesteziklerin etki süreleri artıkça toksisiteleri de artar. Temelde lokal ve sistemik toksisite olmak üzere iki grup yan etkileri vardır: Sinir hasarı, geçici nörolojik sendrom, miyotoksisite ve kondrotoksisite lokal etkilerindenken; LAST, methemoglobinemi, alerjik ve anafilaktik reaksiyonlar sistemik yan etkilerinden sayılır.
LAST
Lokal anestezik sistemik toksisitesi (LAST), lokal anestezik uygulamasını takiben şiddetli merkezi sinir sistemi (MSS) depresyonunun, nöbetlerin ve kardiyak aritmilerin hızla başlamasıdır.
2018 yılında yapılan bir çalışmada, 47 LAST vakasının %67’si ameliyathanede, %14’ü ise anestezi sonrası derlenme ünitesinde meydana gelmiş. Geriye kalan ortamlar arasında ofis (%11), ev (%9), servis(%8) ve acil servis (%8) yer almış.4 LAST insidansı periferik sinir bloğunda epidural bloklara göre daha yüksek görülmüştür.5
Risk faktörleri
Risk faktörlerine gelecek olursak serbest plazma ilaç konsantrasyonunu artıran veya ilaca duyarlılığı artıran faktörleri içerir. <6 yaş veya >60 yaş, düşük kas kütlesi (özellikle infant ve yenidoğanlara dikkat), hamilelik ve eşlik eden komorbiditeler (kalp hastalığı, karaciğer hastalığı ve böbrek yetmezliği), üremi, hipoproteinemi, metabolik asidozu olan hastalarda daha sık görülür. Uygulanan dokunun vaskülaritesi arttıkça sistemik absorbsiyon arttığından riski de artmaktadır. Bupivakain, düşük güvenlik marjı ve resüstasyon zorluğu göz önüne alındığında en yüksek riskli lokal anesteziktir ancak ropivakain ve lidokain bildirilen vakaların büyük bir kısmını oluşturmaktadır.
Genellikle lokal anestezik enjeksiyonundan hemen sonra ortaya çıkar ve MSS uyarımı, MSS inhibisyonu, kardiyovasküler (KVS) uyarım ve aşırı durumlarda KVS inhibisyonu ve arrest şeklinde ilerler.6 Çalışmalarda LAST %50’ye varan oranlarda ilk 10 dakika içinde gözlenirken, ilk bir saatte görülebildiği gibi ilk bir saatten sonra da ortaya çıktığı görülmüştür.7
Klinik prezantasyonu oldukça değişkendir: Bu spektrumu MSS %45, MSS ve KVS %44, KVS %11 şeklinde özetleyebiliriz.6
Merkezi Sinir Sistemi (MSS) Etkileri
LAST sıklıkla merkezi sinir sistemi tutulumuyla klinik prezantasyon sergiler. Erken dönemde genellikle MSS stimülasyonu ve buna yönelik semptomlar ortaya çıkmaktadır. Prodromal dönemde perioral uyuşukluk, metalik tat, tinnitus, konfüzyon veya anksiyete, görsel değişiklikler, kas seğirmesi ve nihayetinde nöbet görülür.8 Nöbet görülmeden önce erken belirtilerin başladığı görülürse ve lokal anestezi enjeksiyonu devam ediliyorsa hemen durdurulması gerekir. Artan seviyeler daha sonra MSS depresyonuna neden olur ve bu da uyku hali, koma ve solunum depresyonuyla sonuçlanabilir.
Kardiyovasküler Sistem (KVS) Etkileri
KVS belirti ve semptomları genellikle LAST sırasında MSS semptomlarından sonra veya bunlarla birlikte ortaya çıkar ancak tek başına da ortaya çıkabilir. Başlangıçta sempatik aktivasyona bağlı taşikardi ve hipertansiyon görülür. Ancak bradikardi ve hipotansiyon sıklıkla hastanın seyrinin olumsuz yönde etkilendiğini gösterir. Ventriküler ektopi, AV bloklar, dal blokları, geniş QRS, ventriküler aritmilere ve/veya asistoliye ilerleyebilir.
LAST’ın önlenmesi
Hiçbir müdahale tek başına riski ortadan kaldıramadığı için önleme çok faktörlü bir süreçtir.
Amerikan Bölgesel Anestezi ve Ağrı Tıbbı Derneği’nin (ASRA) LAST’ın önlenmesine yönelik önerileri mevcuttur: 4
- Her enjeksiyondan önce aspirasyon uygulanıp vasküler yatağa girilmediğinden emin olunmalıdır.
- Çok miktarda volüm gereken durumlarda daha kısa etkili lokal anestezi tercih edilmelidir.
- LA ilacının toplam dozu etkili olabilecek en düşük dozla sınırlandırılmalıdır.
- Daha yüksek LA dozlarına ihtiyaç duyulduğunda ise toplam doz, dozlar arasında yeterli süre bırakılarak kademe halinde verilmelidir.
- İşlem öncesinde hastalara gelişebilecek komplikasyonlar anlatılarak perioral uyuşma, metalik tat, tinnitus gibi prodromal semptomlar gelişmesi halinde bilgi vermesi istenerek erken dönemde tespit edilmesi ile erken müdahale sağlanabilir.
Ultrason eşliğinde periferik sinir blokajının; LAST riskini azalttığı gösterilmiştir. 9 Vasküler ponksiyon ihtimalini azaltılabilir ve intravasküler enjeksiyonu işaret eden ipuçlarıyla önemli bir doz verilmeden önce enjeksiyonun sonlandırılmasına olanak tanır.
YÖNETİM VE TEDAVİ
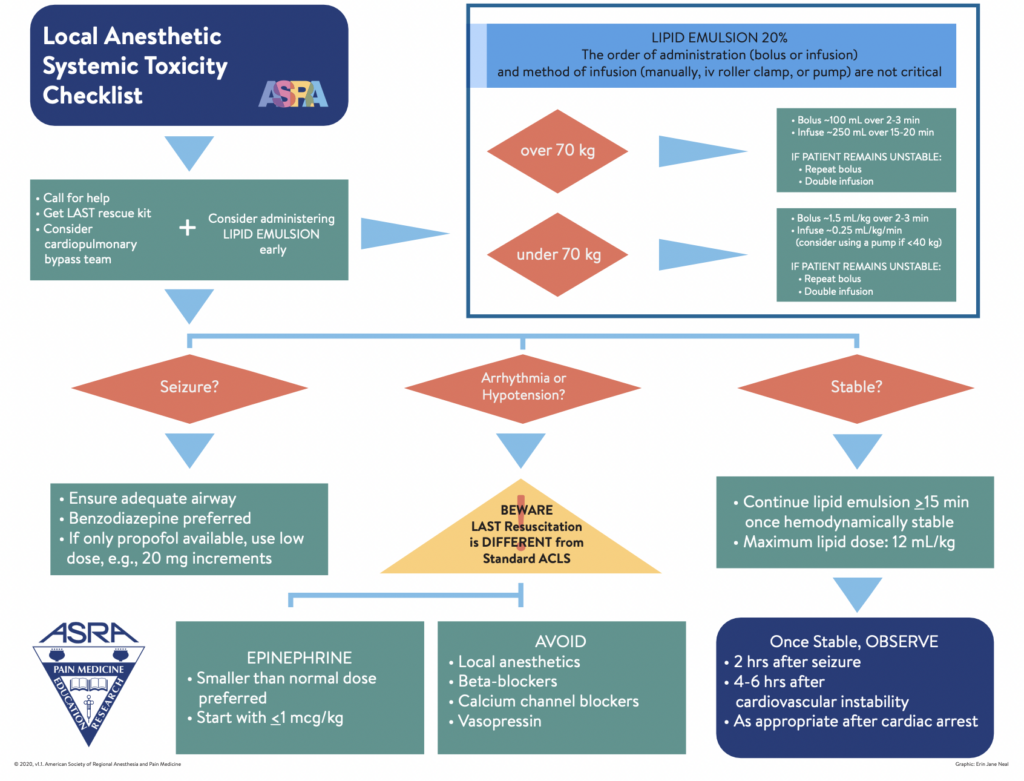
Başarılı yönetimin temel bileşenleri arasında klinisyenin toksisiteyi erken fark etmesi, havayolunun korunması ve uygun oksijen desteği, varsa nöbetlerin baskılanması ve kardiyovasküler destek yer alır. LAST’tan şüphelenildiğinde aşağıdaki adımlar izlenmelidir.
- Enjeksiyonu durdurun.
- Yardım çağırın.
- Havayolunu koruyun. Her hastaya maskeyle %100 oksijen desteği verilmelidir. Gerekirse entübe edilmelidir. Buradaki amacımız hipoksi, hiperkapni ve asidozu önleyerek lokal anestezi toksik etkisini daha da arttırmamaktır. Entübasyon düşünülüyorsa propofol ve roküronyum kullanın.
- Nöbeti baskılayın. Oksijen tüketimini azaltmak, hipoksi ve hiperkarbiyi önlemek ve hastanın kendine zarar vermesini önlemek için nöbetleri durdurmak gerekir. Benzodiazepinler ilk tercihtir. Propofol tercih edilecekse düşük dozlarda uygulanması önerilir.
- Kardiyopulmoner baypas için hazırlık yapın. Kardiyopulmoner baypas özelliği olan en yakın tesisi uyarın. Tesisi bilgilendirmek ve ayarlamak zaman alır ve çoğunlukla gerekli olmasa da son çare olarak hayat kurtarıcı olabilir.
- Aritmileri yönetin ve kardiyovasküler destek sağlayın. LAST sonucu oluşan aritmilerin ve arrestin yönetimi uzun süreli çaba gerektirebilir. Amaç koroner perfüzyonu sürdürmek ve hipoksiyi önlemektir. Kardiyak arrest sırasında, koroner arterleri perfüze etmek ve genellikle aynı anda uygulanan lipid emülsiyonunu dolaşıma sokmak için yüksek kalitede göğüs kompresyonları uygulanmalıdır. Vazopressin, kalsiyum kanal blokerleri, sodyum kanal blokerleri ( sınıf 1 antiartimikler, diğer lokal anestezikler) verilmez. İlk basamakta anti-aritmik olarak amiadoron tercih edilir. Aritmojenik etkilerden kaçınmak için bolus epinefrin dozunu ≤1 mcg/kg IV’e düşürmek gerekir.
- Lipit Emülsiyon Terapisi. Gelişmiş kardiyak yaşam desteğiyle birlikte veya nörotoksisite, kardiyotoksisite meydana geldiğinde yüzde 20’lik lipit emülsiyonu uygulanabilir. Hasta <70 kg ise Lipit tedavisi 1.5 mL/kg IV bolus olarak 1-2 dakika içinde verilir. Ardından 0,25 mL/kg/dk IV infüzyon başlanır. Hasta >70 kg ise Lipit tedavisi 100 mL IV bolus olarak verilir ve ardından 15 ila 20 dakika boyunca 200 ila 250 mL IV infüzyon başlanılır. Hemodinamik stabilite sağlanamadıysa, bolus tedavi bir veya iki kez tekrarlanır ve infüzyon hızı iki katına çıkılır. Hasta stabillendikten sonra infüzyona en az 10 dakika devam edilir. Lipit emülsiyon tedavisinin maksimum dozu ilk 30 dakika içinde yaklaşık 10-12 mL/kg’dir. FDA; lipid emülsiyonlarının LAST gelişen hastalarda antidot olarak kullanılmasını endikasyon dışı kabul etmektedir. Propofol de içerik olarak yağlı bir solüsyon olsa da, lipid emülsiyonunun yerini tutmayacağı unutulmamalıdır.
- Lipid emülsiyon tedavisine ek olarak destekleyici tedavileri göz önünde bulundurun.
*Hipotansiyon, IV sıvı tedavisine refrakter ise daha fazla beta aktivitesi olan vazopressörler tercih edilir. QRS genişlemesi mevcutsa, sodyum bikarbonat 1-2mEq/kg IV bolus QRS daralıncaya kadar tekrarlanır ve ardından 1,5-2 kat idame hızında infüzyonu (1L D5W’de 150 mEq) uygulanır.
*Methemoglobinemi geliştiyse metilen mavisi 1-2 mg/kg IV 5 dakikada infüze edilebilir.
TAKİP VE TABURCULUK
Belirgin KVS bulgusu ortaya çıkan hastalar LAST tedavisinden sonra en az 4-6 saat monitörize takip edilmelidir. Klinik sadece SSS ile sınırlı ise ve semptomlar hızla ortadan kaybolduysa en az 2 saat monitörize takip önerilir. Konvulziyon sonrası en az 2 saat takip önerilir.
Referanslar
- 1.ILHAN B, DEMİR M. Acil Tıp Asistanlarının Lokal Anestetik Sistemik Toksisitesine İlişkin Bilgi Düzeyleri: Kesitsel Bir Çalışma. Konuralp Tıp Dergisi. Published online October 20, 2020:414-419. doi:10.18521/ktd.746744
- 2.Butterworth J, Strichartz G. Molecular mechanisms of local anesthesia: a review. Anesthesiology. 1990;72(4):711-734. doi:10.1097/00000542-199004000-00022
- 3.Piegeler T, Votta-Velis E, Bakhshi F, et al. Endothelial barrier protection by local anesthetics: ropivacaine and lidocaine block tumor necrosis factor-α-induced endothelial cell Src activation. Anesthesiology. 2014;120(6):1414-1428. doi:10.1097/ALN.0000000000000174
- 4.Vasques F, Behr A, Weinberg G, Ori C, Di G. A Review of Local Anesthetic Systemic Toxicity Cases Since Publication of the American Society of Regional Anesthesia Recommendations: To Whom It May Concern. Reg Anesth Pain Med. 2015;40(6):698-705. doi:10.1097/AAP.0000000000000320
- 5.Neal JM, Barrington MJ, Fettiplace MR, et al. The Third American Society of Regional Anesthesia and Pain Medicine Practice Advisory on Local Anesthetic Systemic Toxicity. Regional Anesthesia and Pain Medicine. Published online February 2018:113-123. doi:10.1097/aap.0000000000000720
- 6.Di G, Neal J, Rosenquist R, Weinberg G. Clinical presentation of local anesthetic systemic toxicity: a review of published cases, 1979 to 2009. Reg Anesth Pain Med. 2010;35(2):181-187. doi:10.1097/aap.0b013e3181d2310b
- 7.Macfarlane A, Gitman M, Bornstein K, El-Boghdadly K, Weinberg G. Updates in our understanding of local anaesthetic systemic toxicity: a narrative review. Anaesthesia. 2021;76 Suppl 1:27-39. doi:10.1111/anae.15282
- 8.Gitman M, Barrington M. Local Anesthetic Systemic Toxicity: A Review of Recent Case Reports and Registries. Reg Anesth Pain Med. 2018;43(2):124-130. doi:10.1097/AAP.0000000000000721
- 9.Barrington M, Kluger R. Ultrasound guidance reduces the risk of local anesthetic systemic toxicity following peripheral nerve blockade. Reg Anesth Pain Med. 2013;38(4):289-299. doi:10.1097/AAP.0b013e318292669b