Rastlantısal Kan Şekeri Yüksekliğinin Acil Serviste Yönetimi
Diyabetik ketoasidoz (DKA), öglisemik ketoasidoz (ÖDKA), hiperglisemik hiperosmolar durum (HHD) ve hipoglisemi yönetimi biz acil çalışanlarının artık avcunun içi gibi bildiği konulardır desek yanlış olmaz sanırım. Bu durumların yanında gerek ayaktan hasta başvurularında gerekse yatan hastalarda kan gazı ya da biyokimya sonuçlarında plazma glukoz değerini yüksek görünce peki ne yapıyoruz?
Muhtemel hastaya ilk sorumuz ”sizde şeker hastalığı var mı?”şeklinde olacaktır. Peki hastanın cevabı hayır olursa, ne yapıyoruz? “3 beyazı bırak amca/teyze” şeklinde tavsiyelerle taburcu ettiğiniz hastaların sonraki acil başvurularının hiperglisemik acil bir durum şeklinde olabileceği hiç aklımıza geliyor mu?
Bu yazıda sizlerle acil serviste rastlantısal plazma glukoz yüksekliği tespit ettiğimiz hastalar için ne yapabileceğimizi konuşmak istedim.
İyi okumalar dilerim…
Vaka-1:
40 yaş erkek hasta, sol kolda ağrı şikayeti ile acil servise başvuruyor. Bilinen hastalık öyküsü olmadığını söylüyor. Ağrısının keskin, hareketle artan tarzda olduğunu ve ağrı kesici kullanımı sonrası geçtiğini tarifliyor. Eşlik eden bulantı, soğuk terleme, eforla kötüleşme tariflemeyen hastanın fizik muayenesinde sol göğüs kasında ve sol omuzunda palpasyonla hassasiyet tespit ediyorsunuz. Çekilen EKG normal sinüs ritminde, ve iki troponin sonucu negatif çıkıyor. Diğer laboratuvar sonuçlarında dikkat çeken sadece plazma glukoz değerinin (190mg/dL) yüksekliği oluyor.
Vaka-2:
Bilinen hipertansiyon, hiperlipidemi öyküsü olan aile hekiminde rutin muayenesinde vermiş olduğu kan tahlili sonuçlarında plazma glukoz düzeyi yüksek tespit edilen hasta acil servise yönlendiriliyor. Sorgunuzda hastanın son zamanlarda idrara sık çıktığını ve normalden fazla su içtiğini öğreniyorsunuz. Hafif kilolu hastanızın benzer şikayetlerinin önceden de olduğunu, aile hekimi doktorunun yaşam tarzı değişik önerisine uyduktan sonra şikayetlerinin gerilediğini öğreniyorsunuz. Hastanın aktif başka şikayeti yok (görme bulanıklığı, göğüs ağrısı terleme vb.), mukozaları kuru, vitalleri stabil. Parmak ucu kan şekeri 270mg/dL, idrarda keton yok, kan gazında asidemisi yok, osmolaritesini de normal tespit ediyorusunuz.
Eminim hepimizin bu iki tip hasta ile karşılaşma öykümüz vardır.
Acil servis doktorları diyabet açısından yüksek riskli hastaları tespit edip, uygun tedaviye başlayabilecek bilgi ve donanıma sahiptirler.
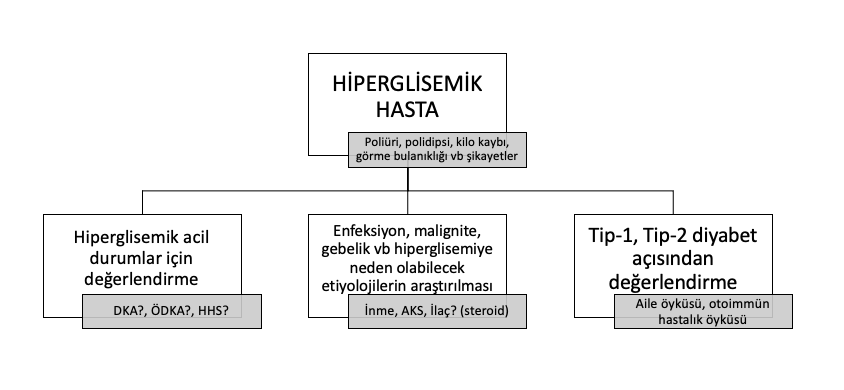
Acil serviste hastanın hiperglisemik acil durumlar açısından değerlendirilmesi tamamlandıktan sonra, Tip 1 ve Tip 2 diyabet arasındaki ayırıma, enfeksiyon ve dehidratasyon varlığına, hiperglisemiye neden olabilecek malignite, gebelik vb diğer faktörlerin araştırılmasına odaklanılmalıdır.
Genellikle hiperglisemik hastalar, poliüri, polidipsi, bulanık görme, geç yara iyileşmesi gibi şikayetlerle başvururlar.1
Bu hasta grubunda detaylı fizik muayene yapıldıktan sonra 3 önemli nokta değerlendirilmelidir.
- Hiperglisemik acil durum varlığı,
- Hiperglisemiye neden olabilecek sekonder sebepler,
- Ailede diyabet varlığı, yine ailede ve/veya hastada otoimmün hastalık öyküsü.
Öykü ve fizik muayenede dikkat etmemiz gereken noktalar:
- Yakın zamanda belirgin kilo kaybı ve diğer şiddetli semptomların varlığı,
- Yeni gelişen bilinç değişiklikleri,
- Ekstremite distallerinde duyu kayıpları,
- Geçmeyen yaralar (özellikle ayaklar),
- Cilt tugorunda azalma bulguları, kuru mukoza varlığı,
- Yukarıda da bahsettiğimiz sık idrara çıkma, bol su içme durumu.
Bu tür şikayet ve fizik muayene bulgularıyla acil servise başvuran hastalarda:
- Rastgele bakılan glukoz > 200 mg/dL ve klasik hiperglisemi veya hiperglisemik kriz semptomları varlığı ya da
aşağıdaki kriterlerden ikisinin olması:- Açlık plazma glukozu > 126 mg/dL,
- Oral glukoz tolerans testi sırasında 2 saatlik plazma glukozu > 200 mg/dL,
- HbA1c> %6.5 ise bize yeni tanı DM teşhisinde, Amerikan Diyabet Derneği (ADA) kriterleri2 yardımcı olacaktır.
Acil Servis Yönetimi
Tehlikeli olabilecek etiyolojiler dışlandıktan sonra hiperglisemik acil durumu olmayan hastalar için bir sonraki adım diyabet tipini ayırt etmektir.
Tip-1 veya otoimmün ilişkili diyabetli hastalar daha yüksek risk altındadırlar.
Tip-1 diyabet, ergenlik döneminde ortaya çıkan bir hastalık olarak bilinse de, hastaların %40’ından fazlası 30 yaşından sonra tespit edilmiştir. Dolayısıyla tip-1 diyabet hastasının tanınmaması ve uygun tedavisinin başlanmamış olması, hastanın bir sonraki acil ziyaretinde yaşamı tehdit edebilecek bir hiperglisemik acil durumla karışılaşmasına neden olabilir.
Acile başvuran ciddi kilo kaybı, ketonüri, ailede ve/veya kendisinde otoimmün bozukluk öyküsü, tip-2 diyabet varlığı olan hastalarda tip-1 diyabet şüphesi yüksek olmalıdır.
Aşağıdaki tablo tip 1 ve tip 2 diyabeti ayırt etmemize yardımcı olacak klinik özellikleri içermektedir.2,3
| Faktör | Tip 1 diyabet | Tip 2 diyabet |
| Kilo kaybı | Var | Değişken |
| Ketonüri | Sıklıkla var | Yok (hasta uzun süre aç değilse) |
| Semptomların başlangıcı | Akut (günler- haftalar) | Yavaş (aylar-yıllar) |
| Semptomların ciddiyeti | Genelde ciddi | Değişken |
| Aile öyküsü | Ailede otoimmün hastalık varlığı ya da genç yaşta insüline bağlılık öyküsü ya da otoantikor pozitifliği | %30’unda yetişkinken ortaya çıkmıştır. |
| Yaş | En sık okul öncesi dönem veya ergenlik döneminde gözlenir; ama her yaşta çıkabilir | Genellikle 40 yaş sonrası gözlenir; ama daha erken de tespit edilebilir |
Komplike olmayan hiperglisemilere yönelik tedavilerde öneriler ne yazık ki sınırlı.4 Acil serviste kan şekeri (KŞ) > 300mg/dL tespit edilen şiddetli hiperglisemi durumlarında IV hidrasyon ve kısa etkili insülin kullanımın hem güvenilir hem de 4 haftalık glisemik kontrolde etkin olduğunu gösteren çalışmalar mevcuttur.5,6 Tabi ki hızlı etkili insülin başka bir tedavi olmadan uygulandığında kan şekerini birkaç saatliğine düşürüp, hastanın başlangıç noktasına geri dönmesine neden olabilir.
Bu tür durumlar ile karşılaşmamak için, hastanın kliniği, hastanın sosyal durumu ve çalıştığınız kurumdaki imkanlarınız dikkate alınmalı ve planlama öyle yapılmalı.
Planlama Önerileri
- Tip-1 diyabet düşündüğümüz her hastanın ileri değerlendirilmesi için endokrinoloji konsültasyonu planlanmalı.
- ”Benim şekerim hep yüksek hocam, bu şeker kaç olmalı ki?” diyen ve ailede DM öyküsü ve/veya obezite ve/veya dislipidemisi olan stabil hastalar,
- 2A: Asemptomatik, tesadüfen hiperglisemi tespit edilen hastalar (vaka-1) diyabet tanı kriterlerini dört dörtlük karşılamayabilir.2
Bu hastalar daha ileri taramalar için birinci basamak sağlık hizmetlerine yönlendirilmelidir.
Güncel ADA kılavuzunda diyabet taraması için önerilen minimum bir plazma glukoz düzeyi bulunmamaktadır. 2
Bu yüzden yakın zamanda yapılan çalışmalara göre hareket etmekte fayda var.
Yapılan çalışmalara göre rastgele alınan plazma glukoz değeri > 126 mg/dL olan herhangi bir hastanın ayaktan takipte diyabet taraması yaptırması önerilmektedir.6 - 2B: Vaka-2‘deki gibi KŞ > 200 mg/dL ve semptomatik hastaların, (ADA kriterlerini de karşıladığı için) 500 mg metformin tableti günde bir defa kullanması önerilmektedir.(şeker regülasyonu sağlanamazsa günde iki kere kullanılabilir)1
Not: Metformin, özellikle yemeklerle birlikte alındığında genellikle minimal yan etkileri ile iyi tolere edilir, ancak böbrek fonksiyon bozukluğu (eGFR <30 mL/dk/1.73 m²), karaciğer hastalığı, aktif alkol kullanımı varlığında ve kontrolsüz kalp yetmezliği olan hastalarda kontrendikedir. Böyle durumlarda hem ilaç düzenlenmesi hem de daha ileri taramalar için endokrinoloji görüşü alınmalı veya hasta birincil sağlık hizmetlerine yönlendirilmelidir.1 - 2C: Ciddi hiperglisemisi (KŞ > 300 mg/dL ) olan hastaların taburculuk kararı, tedavinin uygulandığı kliniğe ve hastanın özelliklerine göre değişebilir. 5
Hastanın ilk resüsitasyonu, hiperglisemik acil durumu ve bu duruma neden olacak altta yatan nedenler ekarte edildikten sonra hastaların taburculuğu için engel yoktur. Kılavuzların çoğu stabilizasyon sonrası hastanın tedavisinin ayaktan başlanmasını önerir. 2B’deki gibi anti-diyabet ilaçların başlanması konusunda bir fikir birliği yoktur. Bu hastalar da en kısa süre içerisinde birincil sağlık hizmetlerine ya da çalıştığınız kurumda varsa endokrinoloğa yönlendirilmelidir. 2 - Sosyal durumu iyi olmayan, yakın takip ve bakım ihtiyacı olabilecek şiddetli hiperglisemik hastalar tedavi edilmelidir. Bu hasta grubu, yakın takip ve diyabet eğitimi için mevcut olanakların iyi olduğu bir kliniğe yönlendirildikten sonra acil servisten taburcu edilmelidir. Bu şartlar sağlandıktan sonra hastanın tedavi planında uzun etkili insülin tedavisi güvenilir bir tercih olabilir.2
- 2A: Asemptomatik, tesadüfen hiperglisemi tespit edilen hastalar (vaka-1) diyabet tanı kriterlerini dört dörtlük karşılamayabilir.2
ÖZET7
- Tip-2 diyabet şüphesi olan tüm hastalarda insüline ihtiyaç olmayabilir. Bu hastaların diyabet eğitimini koordine edebilecek ve ayaktan tedavisini organize edebilecek bir hekim takibi sağlanmalıdır.
- Birinci basamak hekimi hastaya metformin başlayabileceği gibi bazı hasta grubuna da acil serviste ayaktan uzun etkili insülin tedavisi başlayabilir.
Bunun için,- Hastane (hemşirelik desteği, endokrin yan dal varlığı) desteği,
- İnsülin ve glikoz izlemenin güvenli yönetimi için hedeflenen hasta eğitiminin mevcudiyeti,
- Hastanın taburcu olmasını sağlayacak malzemelerin mevcudiyeti (glukometre ve test şeritleri),
- Ayakta tedavi hizmeti verenlerle iletişim ve bakımın koordinasyonu gerekmektedir.
- Tip 1 (otoimmün) diyabet yetişkinlerde de ortaya çıkabilir.
- Hiperglisemi ve şiddetli kilo kaybı, poliüri veya polidipsisi olan yetişkin hastalarda tip 1 diyabeti düşünün.
- Tip 1 diyabet endişesi olmayan hiperglisemik, stabil hastalar için:
- Rastgele KŞ > 126 mg/dL ve asemptomatikse, diyabet taraması için ayaktan hasta takibi uygundur.2
- KŞ: 200 mg/dL – 300 mg/dL arasında ve semptomatikse, acil serviste günde bir kez 500 mg Metformin güvenle başlatılabilir ve genellikle iyi tolere edilir.2
- Şiddetli hiperglisemi için (KŞ > 300 mg/dL), hastanın muhtemelen uzun süreli insülin tedavisine ihtiyacı olacaktır. Bu hastaların durumu uygulama ortamına göre değişecektir. Yerleşik hastane desteği ile iyi kaynaklara sahip ortamlarda güvenilir hastalar için taburcu olduktan sonra uzun etkili glargine 0.1-0.2 ünite/kg/gün’den başlanabilir.2
- Son not bitiriyorum. Akla şöyle bir soru gelebilir. Peki, KŞ kaç olduğunda hastayı taburcu edeyim? Bununla ilgili 2016 yılında yapılmış güzel bir çalışmanın linkini buraya ekliyorum. Bu çalışmaya göre8, hiperglisemik hastalar için taburcu olmadan önce belirli bir glikoz hedefine ulaşmanın çok önemli olmadığını, bu hastaların uzun süreli glisemik kontrol için ayaktan takibi öneriliyor ( tıpkı asemptomatik hipertansiyon takibindeki gibi).
Teşekkürler…
Refereanslar:
- 1.Inzucchi SE, Lupsa B. Clinical presentation, diagnosis, and initial evaluation of diabetes mellitus in adults. Uptodate. Accessed October 2021. https://www.uptodate.com/contents/clinical-presentation-diagnosis-and-initial-evaluation-of-diabetes-mellitus-in-adults?search=diabetes&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
- 2.2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes—2021. Dia Care. Published online December 9, 2020:S15-S33. doi:10.2337/dc21-s002
- 3.Butler AE, Misselbrook D. Distinguishing between type 1 and type 2 diabetes. BMJ. Published online August 11, 2020:m2998. doi:10.1136/bmj.m2998
- 4.Driver BE, Olives TD, Bischof JE, Salmen MR, Miner JR. Discharge Glucose Is Not Associated With Short-Term Adverse Outcomes in Emergency Department Patients With Moderate to Severe Hyperglycemia. Annals of Emergency Medicine. Published online December 2016:697-705.e3. doi:10.1016/j.annemergmed.2016.04.057
- 5.Ginde AA, Delaney KE, Pallin DJ, Camargo CA Jr. Multicenter Survey of Emergency Physician Management and Referral for Hyperglycemia. The Journal of Emergency Medicine. Published online February 2010:264-270. doi:10.1016/j.jemermed.2007.11.088
- 6.Magee MF, Nassar CM, Mete M ye, White K, Youssef GA, Dubin JS. The Synergy to Enable Glycemic Control Following Emergency Department Discharge Program for Adults with Type 2 Diabetes: Step-Diabetes. Endocrine Practice. Published online November 2015:1227-1239. doi:10.4158/ep15655.or
- 7.SCHWARTZ X. Management and Disposition of Adults with New-Onset Hyperglycemia without Hyperglycemic Emergency. emDocs. Published July 5, 2021. Accessed July 5, 2021. http://www.emdocs.net/management-and-disposition-of-adults-with-new-onset-hyperglycemia-without-hyperglycemic-emergency/
- 8.Driver B, Olives T, Bischof J, Salmen M, Miner J. Discharge Glucose Is Not Associated With Short-Term Adverse Outcomes in Emergency Department Patients With Moderate to Severe Hyperglycemia. Ann Emerg Med. 2016;68(6):697-705.e3. doi:10.1016/j.annemergmed.2016.04.057